- 西安交通大学第一附属医院为患者成功实施心脏肾脏联合移植手术
原标题:硬核技术| 8小时心和肾同换 28岁小伙重获新生
近日,西安交通大学第一附属医院心血管外科、肾移植科、捐献器官获取与分配科、麻醉手术部和超声医学科等多学科通力协作,为一名尿毒症合并扩张性心肌病的患者成功实施心脏、肾脏联合移植手术。
据了解,该移植手术是交大一附院开展的首例心肾联合移植手术,是医院继胰肾联合、肝肾联合移植等多器官移植技术的又一次重大突破,标志着交大一附院的器官移植技术已覆盖胸、腹腔所有器官,达到国际领先水平。
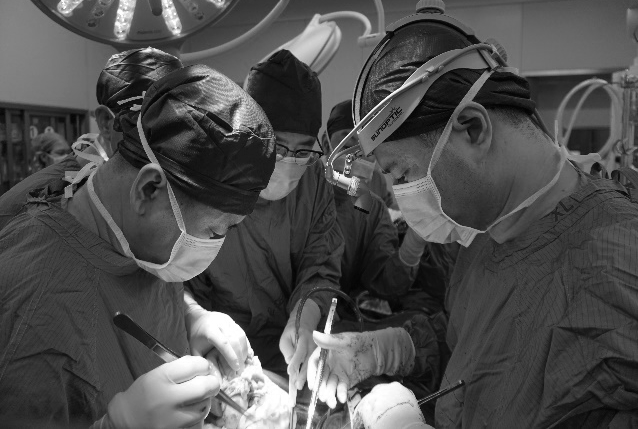
重度肾衰心衰 年轻小伙生命岌岌可危
28岁小伙李某(化名),因肾功能衰竭尿毒症期,规律腹膜透析治疗3年,今年5月,小李出现胸闷、气短,下肢水肿,到医院检查,诊断为肾衰合并扩张性心肌病,随之转为血液透析,一周2-3次,同时给予规律的内科抗心衰药物治疗,但效果不佳。今年10月,小李感冒后症状再次加重,整个人都是“肿”的,心动超声提示:左心室扩大,心功能不全,EF值低于30%(正常为50%-70%),且由于心脏功能已到了终末期,根本无法单独接受肾移植手术治疗,唯一的治疗方式是心肾联合移植。
这个消息对于小李一家犹如晴天霹雳,没想到年纪轻轻,就要换心换肾……
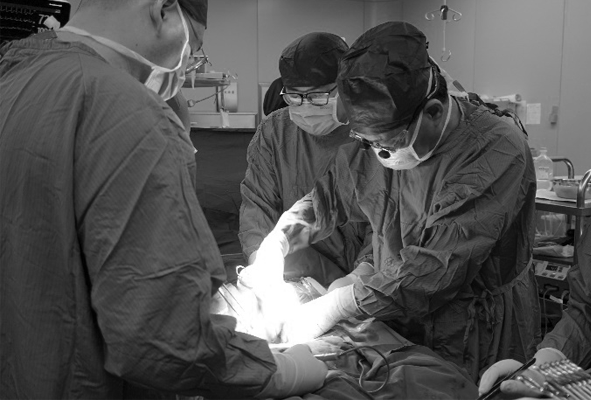
强强联手 心肾移植助其重获新生
10月8日,在征求小李和家属的意愿后,心血管外科移植团队将患者信息登记在中国人体器官分配与共享计算机系统(COTRS),等待心脏和肾脏移植供体。同时,交大一附院器官移植中心主任薛武军教授牵头,心血管外科、肾移植科、心血管内科、捐献器官获取与分配科、麻醉手术部、超声科、输血科等多学科专家联合会诊,详细讨论手术方案。
小李的手术是交大一附院首例心肾联合移植手术,由于涉及循环和泌尿两大系统,手术的整个流程、每个细节都需要精密设计,任何一个器官移植失败或一个细微环节的疏忽,都会导致整台手术的失败。与单独的心脏或肾脏移植相比,联合移植手术的难度系数更高,加之供体来源和技术力量等因素制约,目前国内心肾联合移植手术案例数屈指可数,仅在几家大的移植中心开展。
经过艰难而漫长的等待,12月3日,医院捐献器官获取与分配科丁晨光主任收到捐献信息,经反复评估后,供体与受体配型匹配程度良好,且心脏源、肾脏源均来自同一供体,有助于降低术后排异反应的风险。
时间就是生命!当日17:10,小李被接进手术室,一场惊心动魄的“心肾联合移植”手术正式拉开帷幕……麻醉手术部周荣胜副主任医师、超声医学科宋艳副主任医师团队全程保驾护航。
17:40,心血管外科闫炀教授主刀,作为联合手术的“头阵”实施心脏移植。
19:47, 移植心脏自动复跳,心脏移植成功。移植心脏冷缺血时间仅130分钟。
20:30,肾移植科田普训、丁小明教授主刀,实施肾脏移植。
23:30,移植肾开放血流,肾脏移植完成。
由于患者右心功能欠佳,为保证移植肾脏的灌注,促进心功能恢复,同时行股股V-A ECMO植入术。
12月4日凌晨1:00,心肾联合移植手术顺利结束,患者术后各项指标良好,送入ICU进一步治疗。
整个手术历时8小时,移植团队成员配合默契,无微不至“护心肾”,争分夺秒“取心肾”,精准快速“换心肾”,为小李重启崭新人生,也为这个家庭送去新的希望。

重生的背后,离不开器官捐献者的大爱无疆,也离不开器官捐献协调员和移植团队的艰辛与付出。据心血管外科闫炀主任介绍心肾联合移植手术最大难点在于,两个器官病理生理机制不同,会相互制约和影响。心脏移植后需要控制患者血压,以减轻心脏负荷;而肾脏移植后恰恰需要调高血压保证移植肾的良好灌注,促进肾功能恢复。二者同时移植,就需要找到一个让心脏、肾脏都能接受的 “平衡点”。另一方面,心肾联合移植的术后并发症发生率也相当高,感染、心力衰竭、肾衰竭和多器官功能衰竭的发生率分别达到30%、21%、9%和9%。术后两周是恢复的关键期,小李还需要闯过排斥关、感染关、脏器功能恢复关等一系列难关。因此,心肾联合移植不仅需要过硬的移植技术,更需要多个团队的密切配合,考验的是一家医院的综合实力和学科底蕴。
西安交大一附院心血管外科近3个月时间,已成功实施5例心脏移植术。同时,作为西北地区重症心衰治疗的领头羊,仅2022年就已成功完成9例人工心脏植入术,救治成功率居西北第一,国内前列。(通讯员 王美英 三秦都市报记者 阮班慧)